Viết tiếp kỳ tích ghép tạng Việt
L.T.S: Sau hơn 3 thập kỷ khởi động, ngành ghép tạng Việt Nam đã vươn lên mạnh mẽ với hàng loạt ca phẫu thuật phức tạp, cứu sống hàng nghìn bệnh nhân từ "cửa tử"
Ghép gan trẻ em: Hành trình níu giữ tương lai
Ghép gan trẻ em - một trong những kỹ thuật khó bậc nhất của ghép tạng, đang mang lại cơ hội sống cho nhiều bệnh nhi từng đứng bên lằn ranh sinh tử
Mới đây, từ một lá gan hiến tặng ở Cần Thơ, hành trình xuyên Việt đã hồi sinh bé gái 3 tuổi suy gan giai đoạn cuối, mở ra hy vọng cho nhiều trẻ mắc bệnh gan hiểm nghèo.
Cuộc chạy đua cuối năm
Khi sự sống của bé gái chỉ còn tính bằng ngày, một cuộc chạy đua xuyên đêm đã diễn ra, vượt hơn 2.000 km từ Cần Thơ ra Hà Nội. Ở điểm khởi đầu là nghĩa cử cao đẹp của một người hiến tạng chết não tại Bệnh viện Đa khoa Trung ương Cần Thơ. Ở điểm cuối là phòng mổ của Bệnh viện Nhi Trung ương, nơi các bác sĩ chờ sẵn để ghép lá gan quý giá ấy, giành lại sự sống cho một bệnh nhi suy gan giai đoạn cuối.
Bệnh nhi mắc teo đường mật bẩm sinh từ những tháng đầu đời. Dù đã được phẫu thuật Kasai khi mới hơn 2 tháng tuổi, chức năng gan vẫn suy giảm dần theo thời gian. Những tháng cuối năm 2025, bé liên tục nhập viện trong tình trạng vàng da nặng, bụng trướng, rối loạn đông máu. Các bác sĩ xác định gan đã xơ hóa nghiêm trọng, ghép gan là cơ hội duy nhất.
Giữa tháng 11-2025, Trung tâm Điều phối ghép tạng quốc gia (Bộ Y tế) thông báo có nguồn gan từ người hiến chết não tại Cần Thơ. Bệnh viện Nhi Trung ương lập tức kích hoạt quy trình ghép gần như cấp cứu. Bác sĩ Vũ Mạnh Hoàn - Phó Giám đốc Trung tâm Ngoại tổng hợp, Trưởng Khoa Ngoại gan mật tụy - cùng ê-kíp tức tốc lên đường tiếp nhận tạng.
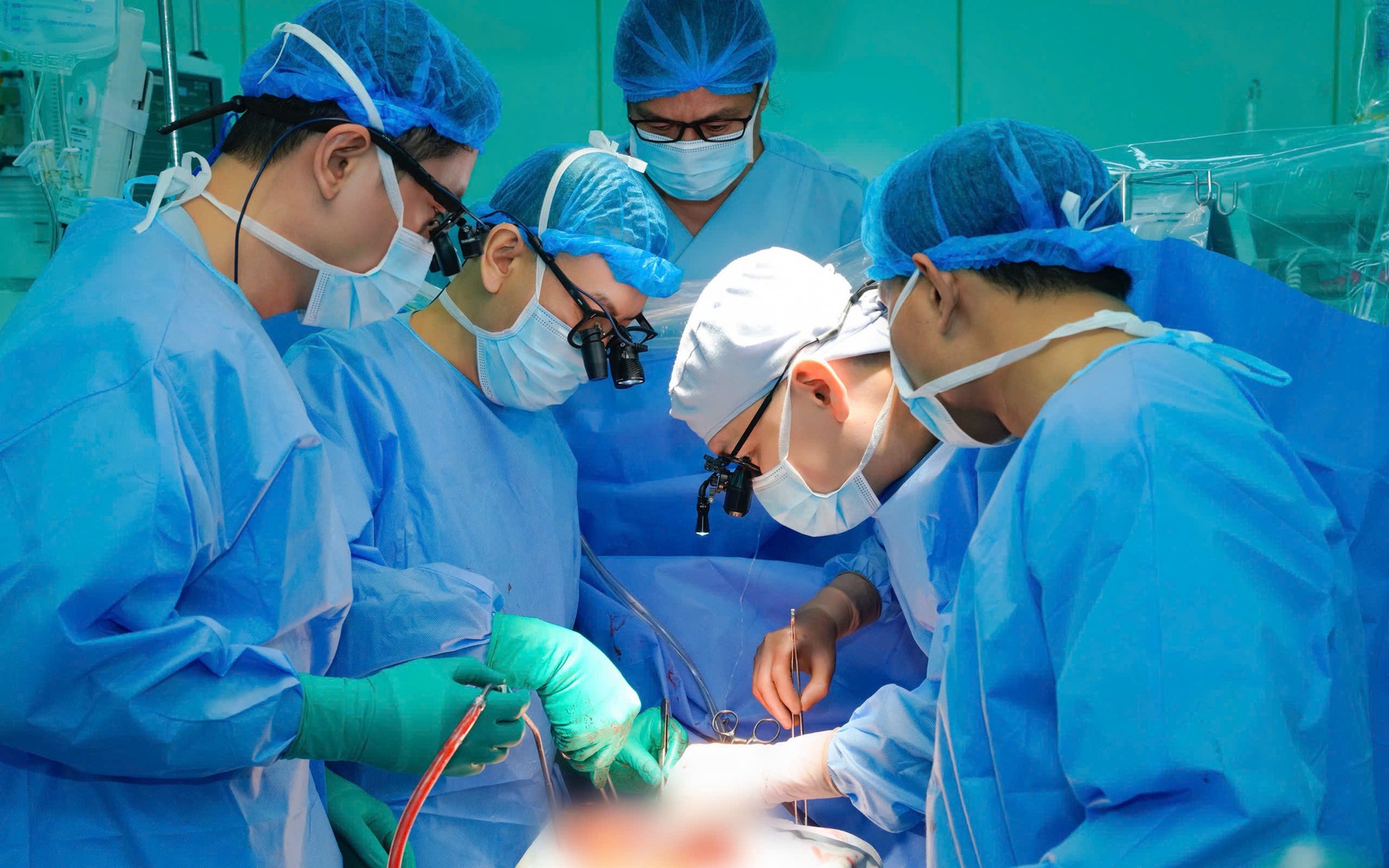
Trong khi đó, tại Hà Nội, ê-kíp gây mê hồi sức chuẩn bị sẵn sàng cho bệnh nhi, tính toán từng phút để rút ngắn tối đa thời gian thiếu máu lạnh của mảnh ghép. Lá gan được bảo quản đặc biệt, lên chuyến bay sớm nhất ra Hà Nội. Từ sân bay, xe chuyên dụng đưa thẳng về bệnh viện. Ca mổ kéo dài nhiều giờ với những thao tác chính xác trên mạch máu chỉ vài milimét.
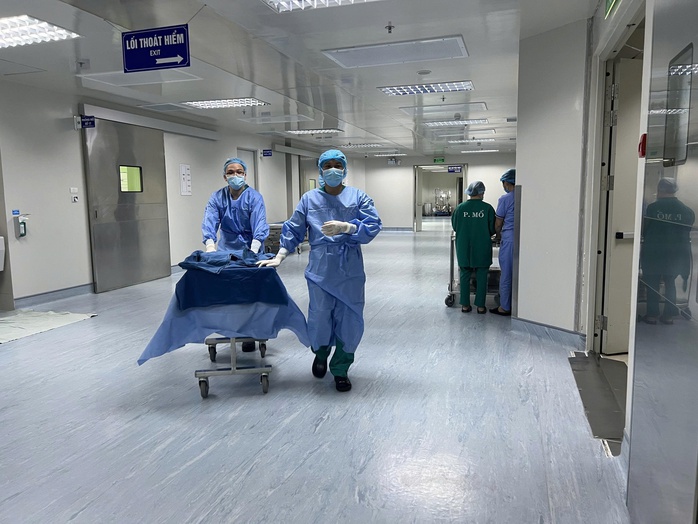
Mảnh ghép gan được chuyển vào phòng mổ
Sau ghép, bé được chuyển hồi sức tích cực. Những ngày đầu là thời điểm quyết định. Rồi những tín hiệu tích cực xuất hiện: Men gan giảm dần, da hồng trở lại, huyết động ổn định. Đến ngày thứ sáu, bé tự thở, chức năng gan cải thiện rõ rệt. PGS-TS Phạm Duy Hiền - Phó Giám đốc Bệnh viện Nhi Trung ương, Giám đốc Trung tâm Ngoại tổng hợp - cho biết đây là một trong những ca ghép gan từ người cho chết não đầu tiên do bệnh viện tự triển khai hoàn toàn, không còn phụ thuộc vào chuyên gia nước ngoài.
Bệnh viện có gần 20 năm thực hiện ghép gan với 87 ca trước đó đều từ người hiến sống. Vì vậy, ca ghép từ người cho chết não lần này đánh dấu bước phát triển mới trong năng lực chuyên môn và tổ chức. "Dù lần đầu vận chuyển mảnh ghép xuyên Việt với quy trình chưa thật nhuần nhuyễn, kết quả hồi phục của cháu bé lại ngoài mong đợi. Những ca sau, khi quy trình hoàn thiện, thời gian thực hiện còn nhanh và hiệu quả hơn nữa" - PGS Hiền tự tin.
Níu giữ tương lai, nối dài sự sống
Tính đến hết tháng 1-2026, Bệnh viện Nhi Trung ương đã thực hiện 95 ca ghép gan. Riêng năm 2025 có 20 ca, trong đó 3 ca từ người cho chết não. Nếu như giai đoạn 2005-2015, suốt 10 năm bệnh viện chỉ ghép được 10 ca thì nay có một sự bứt phá mạnh mẽ, đánh dấu sự trưởng thành toàn diện của chương trình ghép tạng nhi khoa. Với gia đình bệnh nhi, mỗi ca ghép thành công là một phép mầu. Với các bác sĩ, đó là kết quả của gần 2 thập niên chuẩn bị bền bỉ: Đào tạo nhân lực, đầu tư thiết bị, hoàn thiện quy trình và tích lũy kinh nghiệm qua từng ca mổ.
"Ghép gan từ người cho chết não mang ý nghĩa nhân văn sâu sắc. Thay vì phải lấy tạng từ người khỏe mạnh, chúng tôi có thể nối dài sự sống từ một sự mất mát" - PGS Hiền chia sẻ.
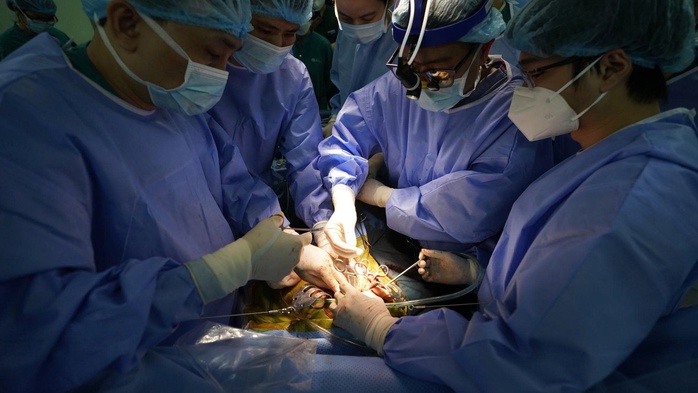
Một ca ghép gan tại Bệnh viện Nhi Trung ươngẢnh: TÂM AN
Nhưng phía sau những con số ấn tượng là thực tế khắc nghiệt của các bệnh lý gan mật bẩm sinh. Trong đó, teo đường mật bẩm sinh là nguyên nhân phổ biến nhất khiến trẻ phải ghép gan. Ngay từ những ngày đầu đời, các ống dẫn mật bị xơ hóa, tắc nghẽn khiến gan tổn thương dần. Phẫu thuật Kasai chỉ giúp kéo dài thời gian. Phần lớn trẻ vẫn tiến triển thành xơ gan, suy gan giai đoạn cuối và không còn lựa chọn nào khác.
Theo PGS Hiền, đa số bệnh nhi cần ghép gan mắc bệnh bẩm sinh hoặc rối loạn chuyển hóa. "Ghép gan là thay thế lá gan bệnh bằng một lá gan khỏe mạnh, xử lý tận gốc nguyên nhân. Trẻ em còn cả cuộc đời phía trước nên mỗi ca ghép không chỉ cứu sống mà còn giữ lại tương lai cho các cháu" - ông nói.
Ghép gan trẻ em được xem là một trong những kỹ thuật khó bậc nhất của ghép tạng. Ở trẻ nhỏ, mạch máu chỉ vài milimét, cấu trúc giải phẫu tinh vi; một sai sót nhỏ cũng có thể gây huyết khối, mất chức năng mảnh ghép.
Ca mổ đòi hỏi sự phối hợp chặt chẽ của nhiều chuyên khoa từ gây mê, hồi sức, phẫu thuật đến miễn dịch và chăm sóc hậu phẫu. "Ghép gan là một quy trình tổng hợp. Chỉ cần một mắt xích chưa đạt, cả hệ thống không thể cùng tiến lên. Và nếu thiếu sự định hướng sát sao của ban lãnh đạo cùng quyết tâm vượt qua những thất bại ban đầu, chúng tôi khó có thể đi được đến hôm nay" - PGS Hiền nhấn mạnh.
Không chỉ khó trong phòng mổ, thách thức còn kéo dài sau ghép. Bác sĩ Vũ Mạnh Hoàn cho biết trẻ phải dùng thuốc ức chế miễn dịch lâu dài, liều lượng được theo dõi sát sao để ngăn thải ghép nhưng vẫn hạn chế nguy cơ nhiễm trùng nặng. Việc theo dõi này đòi hỏi sự phối hợp chặt chẽ giữa bác sĩ và gia đình trong suốt quá trình điều trị.
Một dấu mốc quan trọng là tháng 3-2022, khi bệnh viện thực hiện ca ghép gan thứ 25 - ca ghép đầu tiên hoàn toàn tự chủ sau thời gian dài cần sự hỗ trợ từ chuyên gia quốc tế. Từ đó đến nay, hơn 70 ca tiếp theo đã được thực hiện với mức độ phức tạp ngày càng cao, kể cả ghép từ người cho chết não.
GS-TS Trần Minh Điển, Giám đốc Bệnh viện Nhi Trung ương, nhấn mạnh thành công của ghép gan trẻ em không chỉ đến từ kỹ thuật mà còn từ sự bền bỉ của cả tập thể.
Hoàn thiện, làm chủ
Sau gần 2 thập niên, ghép gan nhi không còn là những ca mổ đơn lẻ mà đã trở thành chương trình chuyên sâu, từng bước tự chủ và hoàn thiện. Tuy vậy, phía trước vẫn còn nhiều thách thức, lớn nhất là sự khan hiếm nguồn tạng và chi phí điều trị cao. Sau ghép, trẻ phải dùng thuốc chống thải ghép lâu dài, vượt quá khả năng của không ít gia đình. Sự chung tay của các tổ chức và cộng đồng để thêm nhiều trẻ kém may mắn thêm cơ hội sống. Nếu trước đây một lá gan chỉ cứu được một thì nay đã có thể cứu thêm hai cháu.