Tết này, trong căn nhà nhỏ ở tỉnh Thanh Hóa, tiếng cười của bé Mạnh An vang lên trong trẻo. Cậu bé 18 tháng tuổi đã biết đi, biết chạy và bập bẹ vài tiếng gọi mẹ. Ít ai biết rằng cách đây chưa đầy 2 năm, sự sống của em từng được đặt lên bàn cân trong một phòng phẫu thuật cách quê nhà hơn nghìn cây số.
Níu giữ sự sống
Mẹ của bé, chị Lê Tài Linh (31 tuổi) vẫn nhớ như in ngày định mệnh ở tuần thai 21-22. Một lần khám định kỳ, bác sĩ phát hiện thai nhi bị hẹp van động mạch phổi, dị tật tim bẩm sinh có thể đẩy đứa trẻ vào nguy cơ suy tim nặng sau sinh. "Lúc đó, vợ chồng tôi gần như suy sụp. Tôi không dám tra cứu thêm vì càng đọc càng lo" - chị Linh kể.
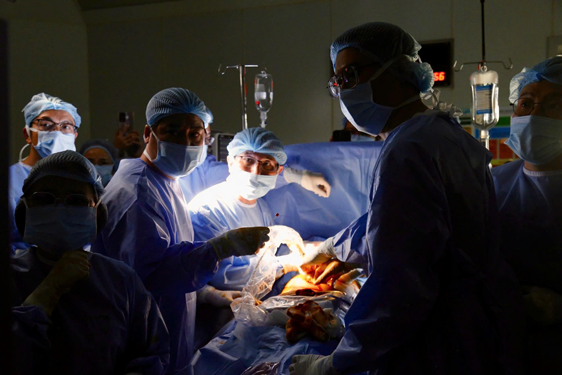
Các bác sĩ đang thực hiện ca thông tim bào thai
Bác sĩ khuyên chị vào TP HCM để thăm khám chuyên sâu. Từ Thanh Hóa, vợ chồng chị khăn gói lên đường. Ba lần bay vào Nam, 2 lần hội chẩn, một lần bước vào phòng can thiệp là 3 lần đánh cược bằng tất cả hy vọng của người làm cha mẹ. Khi thai 31 tuần, chị Linh được chỉ định can thiệp. Dưới sự hỗ trợ của hệ thống siêu âm độ phân giải cao, kim chuyên dụng được các bác sĩ đưa xuyên qua thành bụng và cơ tử cung của người mẹ, tiếp cận buồng tim nhỏ bé của thai nhi. Van động mạch phổi hẹp được nong rộng trong vài giây căng thẳng. Ca can thiệp thành công, bé Mạnh An chào đời nặng 2,7 kg. Sau khi sinh, bé tiếp tục được nong van tim thêm 2 lần tại Hà Nội để tối ưu chức năng tim. Gia đình tuân thủ nghiêm ngặt lịch tái khám từ 2 tuần/lần, rồi một tháng và hiện tại là 3 tháng.

Tết này, gia đình bé trai Mạnh An - cậu bé được thông tim ngay trong bụng mẹ - ngập tràn tiếng cười
Không chỉ thu hút bệnh nhân trong nước, kỹ thuật này còn trở thành sự lựa chọn của nhiều thai phụ nước ngoài. Tháng 5-2025, chị K.W.S (41 tuổi, người Singapore), mang thai lần đầu sau hơn 10 năm hiếm muộn nhờ thụ tinh trong ống nghiệm, bàng hoàng nhận tin dữ ở tuần thai 18 khi thai nhi được chẩn đoán mắc dị tật tim bẩm sinh nặng. Đến tuần 21, tình trạng tiến triển thành hẹp van động mạch chủ và thiểu sản thất trái, tiên lượng rất xấu. Gia đình được khuyên chấm dứt thai kỳ vì không có cơ hội sống. Nhưng người mẹ ấy không chấp nhận. Khi tìm kiếm thông tin quốc tế về can thiệp tim bào thai, chị biết đến Việt Nam - nơi đang triển khai một trong những kỹ thuật khó bậc nhất.
Tuần thai 25, chị có mặt tại Bệnh viện Từ Dũ (TP HCM). Sau cuộc hội chẩn khẩn cấp, các chuyên gia hàng đầu đưa ra kết luận: Nếu không can thiệp, thai nhi gần như không có cơ hội sống; nếu can thiệp không thành công, nguy cơ mất thai có thể xảy ra ngay trong bụng mẹ. Sau đó, qua 2 lần can thiệp dưới màn hình Doppler, khi bóng nong mở rộng van động mạch chủ vốn hẹp chỉ nhỏ như đầu bút chì, dòng máu phụt qua mạnh mẽ. Nhịp tim thai tăng dần ổn định và tăng lên 141 lần/phút. Hai tháng sau, tại Singapore, bé gái nặng 3,7 kg chào đời khỏe mạnh, tự thở, bú tốt, không cần hỗ trợ y tế đặc biệt.
Y khoa dấn thân
Người đặt nền móng cho hành trình chạm tới trái tim bào thai là TS-BS Đỗ Nguyên Tín, Trưởng Đơn vị Tim mạch Can thiệp - Bệnh viện Nhi Đồng 1 (TP HCM). "Lúc đầu, tôi cũng băn khoăn lắm, không biết mình có làm được không. Vì đây không phải câu chuyện của một cá nhân, mà là sự phối hợp của cả một ê-kíp, nơi từng nhịp tay, từng ánh mắt phải hiểu nhau gần như tuyệt đối" - BS Tín nhớ lại.
Cơ duyên đến khi ông phối hợp cùng ê-kíp sản khoa của Bệnh viện Từ Dũ trong một ca dị dạng bánh nhau phức tạp. Chính kỹ năng thuần thục của đội ngũ sản khoa, gây mê và hồi sức giúp ông củng cố niềm tin rằng kỹ thuật ấp ủ bấy lâu có thể thành hiện thực. Trước khi bước vào can thiệp bào thai, ông và cộng sự đã có nhiều năm can thiệp tim bẩm sinh ở trẻ sơ sinh. Kỹ năng xử lý biến chứng và bản lĩnh trong phòng mổ - tất cả đã chín muồi. Nhưng điều khiến ông trăn trở nhất là câu hỏi tại sao phải chờ đứa trẻ sinh ra, thậm chí nguy kịch, mới bắt đầu chữa trị? "Y học không nên tự hào vì cứu được một ca quá nặng. Y học phải đi sớm hơn để người bệnh không rơi vào tình trạng đó" - BS Tín nói.
Chính tinh thần ấy đã thôi thúc BS Tín cùng đồng nghiệp mang máy siêu âm đến vùng sâu, vùng xa để tầm soát sớm dị tật tim cho thai phụ. Theo ông, đây gọi là "y khoa dấn thân". Mỗi ca tử vong chỉ thực sự vô nghĩa nếu người bác sĩ không rút ra được điều gì. Sai thì nhận. Tuyệt đối không đổ lỗi cho bệnh nhân hay hoàn cảnh. Phải trung thực với từng sai sót của mình. Trong phòng mổ không chỉ có kỹ thuật, mà còn có sự trao gửi niềm tin. Ông vẫn nhớ như in lời thai phụ đầu tiên: "Lần đầu tiên trong đời em đi mổ, em sợ lắm bác sĩ". Và ông đáp: "Tôi cũng lần đầu làm kỹ thuật này".
Ý tưởng táo bạo
Để "chạm tay" vào trái tim đang hình thành trong bụng mẹ, hành trình bắt đầu từ rất sớm. Tại Bệnh viện Từ Dũ, thai phụ được siêu âm tầm soát và chẩn đoán chuyên sâu ngay từ tuần 18-22 của thai kỳ. Khi đủ chỉ định can thiệp, người mẹ được gây mê sâu; đồng thời, thai nhi được tiêm thuốc an thần và giãn cơ nhằm bảo đảm bất động hoàn toàn trong suốt quá trình thủ thuật - yếu tố sống còn để tránh mọi sai lệch dù nhỏ nhất.
Sau đó, ê-kíp tim mạch của Bệnh viện Nhi Đồng 1 đảm nhận phần khó nhất - nong van trên trái tim bé nhỏ chỉ bằng một quả dâu tây hay hạt óc chó. Dưới sự hỗ trợ của hệ thống siêu âm độ phân giải cao, kim chuyên dụng được các bác sĩ đưa xuyên qua thành bụng và cơ tử cung của người mẹ, tiếp cận buồng tim nhỏ bé của thai nhi. Mỗi thao tác đòi hỏi độ chính xác gần như tuyệt đối với sai số cho phép dưới 1 mm.
Bác sĩ chuyên khoa II Trần Ngọc Hải, Giám đốc Bệnh viện Từ Dũ, cho biết theo phân tầng quốc tế, can thiệp bào thai được chia thành 5 mức độ từ đơn giản đến phức tạp nhất. Can thiệp tim bào thai xuyên tử cung được xếp ở mức độ 5 - cấp độ cao nhất. Tại Bệnh viện Từ Dũ, các ê-kíp đã làm chủ mức 1, 2, 3; đang hoàn thiện mức 4, như can thiệp thoát vị hoành bẩm sinh và nay triển khai thành công kỹ thuật khó nhất. Thành quả này là kết tinh của quá trình chuẩn bị từ năm 2016, khi bệnh viện bắt đầu phát triển lĩnh vực can thiệp bào thai, hợp tác với các trung tâm quốc tế, tiếp nhận chuyển giao kỹ thuật, đạt các chứng nhận chuyên môn. Mỗi ca can thiệp có hơn 25 y - bác sĩ tham gia, tối thiểu 2 phòng mổ liền kề, ê-kíp hồi sức sơ sinh túc trực. Hệ thống siêu âm 3D, 4D dựng hình chi tiết cấu trúc tim thai. "Khó nhất không phải là nong van - thao tác chỉ diễn ra trong vài phút - mà là việc xoay chỉnh tư thế thai nhi - công đoạn chiếm tới 99% thời gian thủ thuật. Có ca kéo dài 6 giờ, nhưng cũng có ca chỉ 29 phút đã hoàn tất" - BS Hải thông tin.
Đến nay, Bệnh viện Từ Dũ đã thực hiện thành công 13 ca. Bộ Y tế đã chính thức phê duyệt danh mục kỹ thuật can thiệp tim bào thai. Toàn bộ quy trình được thẩm định chặt chẽ từ Sở Y tế TP HCM đến Bộ Y tế, bởi đây là kỹ thuật chưa từng có tiền lệ trong danh mục y tế Việt Nam. Theo ghi nhận của Sở Y tế TP HCM, trên thế giới chỉ có rất ít trung tâm thực hiện thường quy kỹ thuật này. Kết quả bước đầu của Việt Nam được đánh giá khả quan, đặc biệt ở tỉ lệ phục hồi tuần hoàn hai thất.
Với các dị tật tim bẩm sinh nặng như thiểu sản thất, nếu không can thiệp, phần lớn thai nhi sẽ tử vong trong bụng mẹ hoặc sau khi sinh, tỉ lệ sống sót rất thấp và thường phải ghép tim - thách thức lớn của nhi khoa. Can thiệp ngay từ bào thai giúp khôi phục dòng chảy qua van tim, tạo cơ hội phát triển hai thất cân đối, mở ra hy vọng sống còn. Từ một ý tưởng táo bạo, mô hình phối hợp sản - nhi liên viện đã trở thành chuẩn mực mới. Không chỉ cứu sống những sinh linh mong manh, kỹ thuật này còn đặt nền móng cho mục tiêu đến năm 2045, xây dựng TP HCM thành trung tâm y tế chuyên sâu của khu vực.
"Nhìn con bây giờ biết đi, biết nói, tôi vẫn ngỡ như một giấc mơ. Mỗi ngày con khỏe mạnh là một ngày tôi thấy mình thật may mắn" - mẹ bé Mạnh An xúc động nói.
Dấu mốc mới của y học Việt Nam
Mỗi ca can thiệp là một cuộc "đi dây" giữa sự sống và ranh giới mong manh của tử thần. Và mỗi nhịp tim thai được nối lại là một dấu mốc mới của y học Việt Nam trên bản đồ thế giới. Thành công này đã đưa Việt Nam trở thành quốc gia đầu tiên trong khu vực ASEAN làm chủ và triển khai thường quy kỹ thuật can thiệp tim bào thai một cách độc lập, không cần chuyên gia nước ngoài trực tiếp hỗ trợ trong từng ca phẫu thuật.
Dự kiến trong năm 2026, Bộ Y tế sẽ ban hành mã định danh kỹ thuật riêng cho phương pháp "Nong van tim xuyên tử cung", tạo cơ sở pháp lý và tài chính để triển khai rộng rãi hơn trên toàn quốc. Nếu kỹ thuật chuyên sâu này được đưa vào danh mục chi trả 100% cho hộ nghèo và đồng bào dân tộc thiểu số ở vùng khó khăn theo quy định của luật mới, cơ hội sống sẽ không còn phụ thuộc vào điều kiện kinh tế. Khi đó, mọi thai nhi, dù sinh ra trong hoàn cảnh nào, cũng có quyền bình đẳng trước cánh cửa được cứu chữa và hồi sinh ngay từ trong bụng mẹ.





Bình luận (0)