Bộ Y tế vừa tổ chức hội thảo đánh giá những bất cập của Pháp luật về hiến, lấy, ghép mô, bộ phận cơ thể người và hiến, lấy xác.
Nhiều rào cản trong quy định hiến, ghép tạng
Thứ trưởng Bộ Y tế Nguyễn Trường Sơn cho biết: Vào năm 1992, học viện quân y là đơn vị đầu tiên tổ chức ghép thận. Cả một thời gian dài từ năm 1992 đến năm 2006 chưa có văn bản quy định pháp luật mang tính chất luật hóa về hiến mô, tạng. Năm 2006, Luật Hiến, lấy, ghép mô, bộ phận cơ thể người và hiến, lấy xác đã mở đường cho công tác hiến, lấy, ghép mô, bộ phận cơ thể người. Đến nay, Việt Nam đã thực hiện được tất cả trường hợp ghép mô, tạng, ghép đa mô, tạng có sự vận chuyển ở cả 2 miền Bắc - Nam. Gần đây, Bệnh viện Trung ương quân đội 108 và Học viện Quân y đã thực hiện được nhiều ca ghép tạng phức tạp.
Tuy nhiên, ông Sơn cho rằng Luật Hiến, lấy, ghép mô, bộ phận cơ thể người và hiến, lấy xác vẫn còn nhiều bất cập phải chỉnh sửa. Điển hình là quy trình, thủ tục, đăng ký hiến mô, ghép tạng. Về việc chẩn đoán chết não, ở các quốc gia trên thế giới chỉ cần 2 bác sĩ gồm bác sĩ thần kinh và bác sĩ hồi sức để đánh giá.
Hiện tỉ lệ người bệnh chờ hiến mô, ghép tạng ở nước ta rất cao, hầu hết là những người bị suy gan, suy tim, suy thận… giai đoạn cuối rất cần nguồn lực từ xã hội, đặc biệt là từ người cho sống hoặc người cho chết não. Hội thảo là cơ hội để điều chỉnh, chỉnh sửa những bất cập tồn tại trong văn bản pháp luật, đem lại điều kiện sống tốt cho người bệnh.
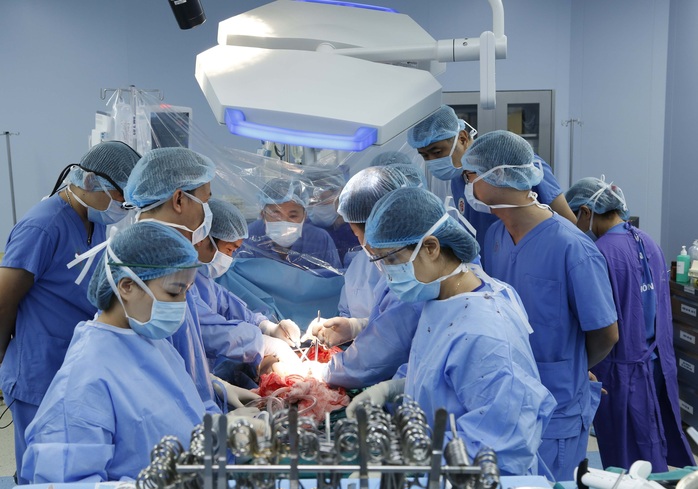
Một ca ghép tạng tại Bệnh viện Trung ương quân đội 108
Luật còn nhiều bất cập
Chia sẻ về những vướng mắc, bất cập của pháp luật hiện hành trong hoạt động chẩn đoán chết não, lấy, ghép mô, tạng từ người chết não, PGS-TS Đồng Văn Hệ, Phó Giám đốc Bệnh viện Việt Đức, cho biết Luật Hiến, lấy, ghép mô, bộ phận cơ thể người và hiến, lấy xác năm 2006 quy định chỉ được lấy mô, tạng từ người chết não nếu họ có thẻ đăng ký hiến mô tạng từ trước khi chết não. Quy định này đã khiến việc hiến tạng gặp nhiều khó khăn. Từ năm 2010 đến nay, Việt Nam ghép được hơn 5.220 ca, trong đó 318 ca là từ người cho chết não. Một con số quá khiêm tốn so với hơn 1.500 ca chấn thương sọ não mỗi năm. "Mỗi năm chúng ta chỉ vận động được khoảng 10 ca chết não hiến tạng. Năm 2019 cao nhất cũng chỉ có 20 người cho chết não. Con số này so với các nước châu Âu là quá nhỏ" - PGS Hệ dẫn chứng.
Theo PGS Hệ, việc người cho chết não hiến tạng quá ít có nhiều nguyên nhân, tuy nhiên, rào cản đến từ quy định của pháp luật có không ít. Đơn cử như luật quy định người cho chết não vừa phải có thẻ hiến tạng lại vừa phải có sự đồng ý của gia đình. Rất nhiều trường hợp dù người chết não có thẻ hiến tạng nhưng gia đình không đồng ý, các bác sĩ đành bất lực. "Ngoài ra, kinh phí chẩn đoán chết não hiến tạng cũng còn nhiều vướng mắc khi luật chưa ghi rõ việc nếu người chết não hiến mô, tạng ở cơ sở y tế thực hiện ghép sẽ chi trả chi phí chẩn đoán chết não; nếu đã chẩn đoán nhưng người bệnh chưa chết não thì ai sẽ chi trả? BHYT có chi trả cho trường hợp này hay không?" - ông Hệ bày tỏ.
Để giải quyết những vướng mắc, bất cập của pháp luật về vấn đề này, bà Trần Thị Trang, Phó Vụ trưởng Vụ Pháp chế, Bộ Y tế - nhấn mạnh cần xem xét trường hợp người dưới 18 tuổi khi chết não sẽ được hiến, ghép mô tạng. Ngoài ra, vì quy định người trên 18 tuổi mới được phép hiến tạng nên những trẻ em chết não dù bố mẹ đồng ý cũng không được hiến tạng. Không những thế chi phí được BHYT chi trả cho người ghép tạng cũng rất khiêm tốn.
Đồng tình về điều này, ông Dương Đức Hùng, Phó Giám đốc Bệnh viện Bạch Mai, nhận định: "Nếu chúng ta đã xác định ghép tạng là một phương pháp điều trị bệnh hiểm nghèo cuối cùng thì tại sao BHYT lại không chi trả. Thực tế cho thấy, chi phí cho 1 ca ghép tạng khoảng trên dưới 1 tỉ đồng rẻ hơn nhiều so với chi phí mà BHYT chi trả cho 1 ca chạy thận nhân tạo nhiều năm, 1 ca suy tim luôn có nguy cơ phải hồi sức cấp cứu... Do đó, trong quy định giá cũng chia rõ phần nào do BHYT chi trả, phần nào do người dân tự bỏ tiền... hoặc người dân không trả thì cần lấy từ nguồn nào".




Bình luận (0)