Hơn 20 năm qua, sau ca ghép thận đầu tiên ở Bệnh viện (BV) 103 (Phú Thọ), ngành ghép tạng tại Việt Nam đã có được những bước tiến dài. Tuy nhiên, đến nay, số bệnh nhân được ghép tạng còn rất ít so với nhu cầu, nguyên nhân chủ yếu là thiếu nguồn tạng.
Khắc khoải chờ đợi
Cách đây 3 năm, khi phải chạy thận nhân tạo, ông D.M.H - 52 tuổi, ở Hưng Yên - đã tìm người hiến thận phù hợp, đồng thời đăng ký được ghép thận từ người cho chết não. Dù số tiền chạy thận được BHYT chi trả đến 80% nhưng chi phí thuốc men, đi lại, ăn uống khi đến BV Việt Đức (Hà Nội) điều trị 3 lần/tuần khiến ông hết sức mệt mỏi.
“Lần nào nghe có người chết não hiến thận, tôi cũng cầu mong đến lượt mình nhưng xét nghiệm các chỉ số không tương thích nên đành chờ đợi” - ông H. tâm sự. Sự lo lắng, khắc khoải chờ đợi một quả thận tương thích ghép vào cơ thể để kéo dài sự sống là tâm trạng chung của hàng trăm người đang chạy thận nhân tạo có chỉ định ghép tại BV Việt Đức. Dù quá xa vời nhưng họ vẫn không ngừng nuôi khát khao.
Theo PGS-TS Nguyễn Tiến Quyết, Giám đốc BV Việt Đức, mỗi tuần, BV tiến hành 1-2 ca ghép thận nhưng không thấm vào đâu so với số bệnh nhân đăng ký. Tính từ ngày 8-5-2010, khi tiến hành ca ghép thận đầu tiên từ người cho chết não, đến nay, BV Việt Đức đã thực hiện thành công 42 trường hợp (trong tổng số hơn 200 ca ghép thận).
“Hầu hết đều có kết quả rất tốt, bệnh nhân trở lại cuộc sống bình thường. Chỉ 2 trường hợp suy thận tiếp thì 1 người được lọc máu chạy thận, 1 người ghép lại. Với phần lớn ca ghép, thời gian sống thêm sau phẫu thuật là đáng kể, ở mức tương đương các trường hợp trên thế giới. Bệnh nhân được ghép thận sống lâu nhất đến nay đã bước sang năm thứ 21 và người được ghép gan đầu tiên bước sang năm thứ 10” - PGS Quyết cho biết.
Ông Quyết khẳng định về kỹ thuật ghép tạng, Việt Nam không thua bất cứ nước nào. Vấn đề của Việt Nam là nguồn tạng. Bác sĩ (BS) dù giỏi đến mấy mà nguồn tạng không có thì cũng không thể cứu người.
GS-TS Lê Trung Hải, Phó Giám đốc BV 103, cũng quả quyết: “Chúng ta chỉ thiếu nguồn tạng, còn kỹ thuật ghép thì không kém ai”.
Theo ông Hải, trước năm 2010, việc ghép tạng chỉ được thực hiện với nguồn cho từ người sống. Sau đó, các BV, trung tâm bắt đầu thực hiện ghép tạng từ nguồn cho của người chết não. Nguồn tạng từ người chết não được đánh giá rất cao bởi từ đó có thể tiến hành ghép tạng và cứu sống 7-8 người. Tuy nhiên, phần lớn người hiến là cùng huyết thống, chỉ chưa đầy 3% từ người chết não. “Số tạng được hiến bởi người chết não còn thấp, có thể do vấn đề tín ngưỡng, tâm linh, kiểu chết thì phải toàn thây” - ông nhìn nhận.
Cầu nhiều, cung hiếm
PGS Nguyễn Tiến Quyết cho biết tại Đài Loan, trong số khoảng 200 người chết não mỗi năm thì có đến 50% hiến tặng tạng. Ở Việt Nam, tỉ lệ này rất hiếm hoi, trong khi nhu cầu thì cực lớn dù mỗi năm, BV Việt Đức có khoảng 1.000 trường hợp chết não, BV Chợ Rẫy (TP HCM) khoảng 1.000-1.500 người…
“Có hàng ngàn trường hợp chết não hằng năm nhưng người nhà không đồng ý cho tạng. Đã có trường hợp người em suy thận đang chờ người hiến để ghép thì người anh bị tai nạn giao thông chết não. Vợ con của người anh đã đồng ý lấy thận chồng, cha họ ghép cho người em nhưng một số ý kiến trong gia đình không chấp nhận. Cuối cùng, người anh vẫn chết còn người em thì sống trong mòn mỏi, tuyệt vọng” - PGS-TS Quyết nhớ lại.
Theo Bộ Y tế, hiện cả nước có 13 trung tâm ghép thận. BS Phan Văn Báu, Giám đốc BV Nhân dân 115 (TP HCM), cho biết dù nhu cầu của bệnh nhân rất lớn nhưng 10 năm qua, BV chỉ ghép được 65 ca suy thận nặng. Tại BV Chợ Rẫy, theo GS-TS Trần Ngọc Sinh, Trưởng Khoa Tiết niệu, cũng có 100 bệnh nhân đăng ký chờ ghép thận trong số hàng ngàn người phải chạy thận nhân tạo. Nhiều người phải đi nước ngoài để ghép thận, số còn lại đành chờ may rủi.
Để giải quyết khó khăn, từ năm 2013, Trung tâm Điều phối quốc gia về ghép bộ phận cơ thể người đã được Bộ Y tế thành lập, mở thêm hy vọng cho những phận đời chờ tái sinh. Theo PGS-TS Trịnh Hồng Sơn, giám đốc trung tâm, ghép tạng là phương pháp điều trị cuối cùng và hiệu quả cho người bệnh.
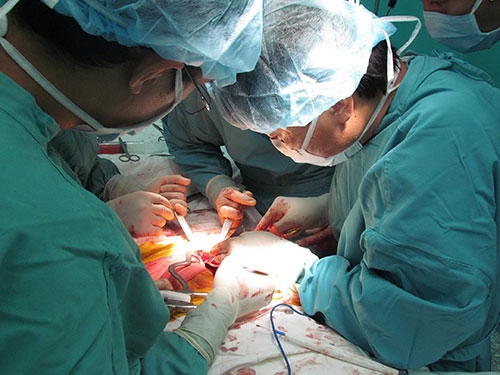
Thống kê của trung tâm cho thấy đến nay, Việt Nam đã thực hiện hơn 1.000 ca ghép thận, 37 ca ghép gan, 9 ca ghép tim, 1 ca ghép thận - tủy, hơn 1.400 ca ghép giác mạc. Cả nước hiện có khoảng 6.000 người suy thận mạn cần được ghép thận, trên 1.500 người có chỉ định ghép gan ở một số BV lớn, trên 6.000 người mù lòa chờ ghép giác mạc, hàng trăm người đợi ghép tim…
Sự chênh lệch quá xa về cung - cầu là một trong những nguyên nhân dẫn đến tình trạng mua bán tạng tràn lan. Thời gian qua, một số phương tiện thông tin đại chúng đã phản ánh việc mua bán thận và những vấn đề liên quan. Mới đây, Bộ Y tế đã có văn bản gửi các đơn vị ghép tạng cả nước yêu cầu khẩn trương rà soát các hoạt động hiến, lấy, ghép mô, bộ phận cơ thể người.
Theo ông Lương Ngọc Khuê, Cục trưởng Cục Quản lý khám chữa bệnh - Bộ Y tế, Luật Hiến, lấy, ghép mô, bộ phận cơ thể người và hiến, lấy xác nghiêm cấm hành vi mua bán, lấy ghép, lưu giữ… nội tạng vì mục đích thương mại; cấm quảng cáo, môi giới việc hiến, nhận bộ phận cơ thể người vì mục đích thương mại… Tuy nhiên, theo nhiều BS, dù các quy định liên quan rất chặt chẽ nhưng do nguồn tạng thiếu, chênh lệch lớn về cung cầu nên bệnh nhân vẫn tìm tới người môi giới mua bán tạng.
Nhiều trở ngại
PGS-TS Nguyễn Tiến Quyết cho rằng cản trở lớn nhất đối với việc ghép tạng không chỉ là thiếu nguồn tạng mà còn bởi chi phí. Chi phí ở Việt Nam dù thấp hơn hẳn các nước nhưng vẫn quá cao so với thu nhập của người dân. Trung bình, một ca ghép tạng có chi phí từ 300 triệu đồng đến hơn 1 tỉ đồng, chưa kể bệnh nhân phải dùng các loại thuốc chống đào thải tốn hàng triệu đồng mỗi tháng suốt phần đời còn lại. Do vậy, có trường hợp tìm được nguồn tạng nhưng không thể phẫu thuật do bệnh nhân thiếu tiền.
“Có một trường hợp chết não, người nhà đồng ý hiến tặng tim nhưng khi BV liên hệ với bệnh nhân cần ghép thì họ quyết định không phẫu thuật nữa. Lý do là họ không có tiền phẫu thuật cũng như tiền mua thuốc chống thải ghép. Trường hợp khác, sau khi ghép tim thành công, do không có tiền mua thuốc chống thải ghép nên bệnh nhân đã tử vong” - ông Quyết ưu tư.
Trong khi đó, BS Dương Đức Hùng, Trưởng Phòng Kế hoạch Tổng hợp BV Bạch Mai (Hà Nội), cho biết để một ca ghép diễn ra, cả người cho và người nhận thận phải trải qua rất nhiều công đoạn, thủ tục, quy định khắt khe. “Chúng tôi từng gặp trường hợp có người đồng ý hiến thận nhưng khi bị yêu cầu thực hiện các thủ tục đã không thể đáp ứng” - BS Hùng dẫn chứng.
Nhiều ý kiến cho rằng nếu làm quyết liệt thì sẽ chặn được những đường dây mua bán thận quy mô lớn nhưng có thể vẫn tồn tại những cá nhân đứng ra môi giới, kết nối để hưởng lợi từ khâu trung gian. Cuối cùng thì người có nhu cầu phải bỏ ra một khoản tiền lớn, trong khi người hiến lại chỉ nhận được một phần rất nhỏ. “Do đó, nên để BV đứng ra nhận tạng từ người có nhu cầu hiến tặng và ghép cho trường hợp có chỉ số tương thích. Trong trường hợp này, thông qua BV, người nhận tạng có thể hỗ trợ người hiến một khoản tiền để bồi bổ sức khỏe” - một BS đề xuất.
150 triệu đồng/quả thận
Theo tìm hiểu của chúng tôi, nắm bắt nhu cầu ghép thận của bệnh nhân rất cao, trong khi nguồn cung chỉ nhỏ giọt nên giới cò mồi mua bán thận vẫn âm thầm hoạt động. Mỗi quả thận được rao bán khoảng 150 triệu đồng, nếu trót lọt thì cò mồi hưởng 20-30 triệu đồng.
Các BS cho biết để một ca ghép thận diễn ra, cả người cho và người nhận phải trải qua hơn 10 công đoạn. “Rất khó xác định việc mua bán thận vì chuyện xảy ra ở bên ngoài BV. Người ta có thể lách luật bằng hình thức xin cho, hiến tặng thận, cơ sở y tế khó biết được nên cơ quan công an cần vào cuộc” - một BS bày tỏ.
Khuyến khích, bù đắp cho người hiến tạng
Các BS khẳng định việc hiến thận hay tạng nói chung ít nhiều sẽ ảnh hưởng đến sức khỏe của người cho. “Chưa kể những rủi ro khác có nguy cơ xảy ra trong quá trình lấy, ghép như nhiễm trùng hoặc vì một lý do nào đó mà quả thận mới không thể “sống lâu” trong cơ thể người ghép” - một BS phân tích.
Theo ông Nguyễn Huy Quang, Vụ trưởng Vụ Pháp chế - Bộ Y tế, mỗi người sinh ra đều có 2 quả thận, nếu mất đi 1 quả chắc chắn sức khỏe sẽ bị ảnh hưởng. Hơn nữa, cũng không loại trừ sau khi đã hiến 1 quả thận rồi, quả kia bị hỏng thì người cho có thể sẽ tử vong. Trong tình huống này, có thể gia đình họ sẽ... đòi lại quả thận đã hiến hoặc “xin” thêm tiền. Những vấn đề “hậu hiến thận” như thế rất khó giải quyết.
ThS-BS Trương Hoàng Minh, Trưởng Khoa Ngoại niệu - Ghép thận BV Nhân dân 115, đề xuất cần có chính sách, chế độ nhằm khuyến khích người hiến tạng và gia đình họ. GS-TS Lê Trung Hải cũng cho rằng luật pháp cần có những quy định để bù đắp cho người hiến tạng, bảo đảm họ được duy trì sức khỏe và ổn định đời sống. “Người nhận hưởng quá nhiều lợi ích, tại sao người cho lại chỉ được coi là làm việc thiện, trong khi họ cũng chịu rủi ro về sức khỏe?” - ông đặt vấn đề.




Bình luận (0)